Contact:
Bob Verhagen, b.verhagen@heartforhealth.com
Doel(groep):
Het project is opgestart vanuit de behoefte om betere zorg voor onze patiënten te kunnen leveren; dit zijn patiënten met therapie resistente hypertensie, hartfalen en hartritmestoornissen. Voor de patiënt betekent dit een aantal dingen: 1) zij hoeven niet naar de kliniek te komen zonder dat dat nodig is. 2) Een bepaald veiligheidsgevoel omdat van een afstand kan worden meegekeken en, indien mogelijk, proactief kan worden ingegrepen bij afwijkende waarden (bijvoorbeeld medicatie bijstellen of de patiënt vragen naar de huisarts of cardioloog te gaan).
Vanuit de professional was de behoefte om minder lange wachtlijsten te kunnen hanteren. Omdat patiënten niet meer onnodig naar de kliniek hoeven te komen, is er meer ruimte in het systeem ontstaan voor patiënten die wel (direct) hulp nodig hebben.
Aanpak
Allereerst is het goed om kort toe te lichten wat HartWacht precies is. In essentie is het een 24-uurs service waarbij een digitale cardioloog patiënten thuis kunnen monitoren op basis van metingen (gewicht, bloeddruk, hartslag, hartritme, etc) en vragenlijsten over bijvoorbeeld gezondheid/conditie die door de patiënt thuis worden ingevuld. Hiervoor krijgen onze patiënten meetapparatuur mee die draadloos gekoppeld wordt aan hun eigen telefoon of tablet. Heeft de patiënt afwijkende waarden, dan wordt er contact met de patiënt opgenomen. Wellicht wordt de medicatie bijgesteld of gevraagd om naar de huisarts dan wel cardioloog te gaan.
Het klinkt zo simpel, maar bleek een grote uitdaging in de praktijk. Deze uitdaging lag met name in de zorg inhoudelijk met IT bij elkaar te brengen. De medisch professionals zijn verantwoordelijk voor hun patiënten en relatief risico-avers. Tegelijkertijd vraagt onze manier van werken om een meer agile benadering. Daarom hebben we besloten om de koppen bij elkaar te steken en IT'ers en medici bijeen gebracht en zijn tot een plan van aanpak gekomen. In de basis is het zorg/behandelproces ingebouwd in de data (zie figuren 1 en 2). Vervolgens is het met engelengeduld patiënt en zorgverlener vertrouwd te laten worden met de data, het (geautomatiseerde) medisch beslissingsproces en het systeem in zijn totaliteit. "Hoe vaak wij niet vragen van cardiologen hebben gekregen over welk type behandeling er volgt op basis van specifieke patiëntkarakteristieken en medicatieprofiel. En terecht uiteraard! Leidend is dat de kwaliteit van zorg en kwaliteit van leven op alle vlakken minstens gelijk blijft aan de reguliere zorg."

 Zeer vereenvoudigde figuren uit presentatie Bob Verhagen op 20 juni 2019 tijdens Linneans landelijke netwerkbijeenkomst. Inmiddels zijn de processen dusdanig ingericht dat er automatisch advies wordt gegeven voor de patiënt X over bijvoorbeeld de behandeling CVRM. Zie onderaan de volledige presentatie.
Zeer vereenvoudigde figuren uit presentatie Bob Verhagen op 20 juni 2019 tijdens Linneans landelijke netwerkbijeenkomst. Inmiddels zijn de processen dusdanig ingericht dat er automatisch advies wordt gegeven voor de patiënt X over bijvoorbeeld de behandeling CVRM. Zie onderaan de volledige presentatie.
Resultaten
Met HartWacht hebben we een aantal zeer concrete resultaten geboekt. Allereerst geeft het gevoel dat er op afstand wordt meegekeken de patiënten een veilig, plezierig en zelfstandig gevoel. Ten tweede kunnen medici (bij-)sturen op basis van veel meer data. Voorheen maten zij de bloeddruk tijdens een consult (fotomoment), nu kijken zij naar een film aan informatie. Op deze manier kan de ziekte en bijbehorende medische uitkomsten (bijv. bloeddruk) beter onder controle worden gebracht en gehouden. Ten derde, door het proactieve karakter hebben wij veel daadwerkelijk zorgconsumptie verminderd: 71% minder spoedeisende hulp (SEH) bezoeken, 46% minder ligdagen en 30-35% minder ambulance ritten.
Los hiervan hebben wij geen wachtlijsten meer; patiënten kunnen dus direct bij ons terecht!
Naast de bovengenoemde resultaten zijn wij in staat geweest om hartritmestoornissen te diagnosticeren. Ook zijn wij erin geslaagd om bundled payment afspraken te maken met vrijwel alle zorgverzekeraars (met de overige zijn wij nog in gesprek). Maar bovenal is het ontzettend gaaf om te zien dat onze aanpak werkt. Ik denk dat we wel mogen spreken van een substantiële reductie van zorgconsumptie.
Overwonnen barrières
We zijn een aantal interne en externe barrières overkomen. Intern lopen we tegen de financiering aan. Dat komt met name doordat het organisatiemodel voor ziekenhuis- en fysieke zorg anders is dan voor digitale zorg. Als softwareleverancier willen wij graag de prijs van telemonitoring per patiënt omlaag brengen door economies of scale. Daarvoor moeten we dus meer patiënten hebben en hopen we ook de laatste twee zorgverzekeraars te contracteren.
Extern lopen we aan tegen het not invented here syndroom, de 'concurrentiestrijd' met andere e-health applicaties (ziekenhuizen implementeren soms wel 30 e-healthapplicaties tegelijk) en last, but not least: de business case voor ziekenhuizen is complex: de ziekenhuizen investeren in een e-health infrastructuur terwijl de baten niet bij het ziekenhuis terecht komen. Zoals gezegd: 71% minder SEH bezoeken en 46% minder ligdagen in het ziekenhuis voor onze patiëntenpopulatie. Dat betekent simpelweg minder omzet voor de ziekenhuizen
Opschaling
Standaardisatie en digitalisatie van protocollen is een manier om schaalbaarheid van telemonitoring te realiseren en dat is ook hoognodig. Opschaling van e-health zorgt voor een grote toestroom aan metingen. In de pilotfase (augustus tot en met december 2016) werden gemiddeld 20 metingen per dag gedaan. Dat was te overzien voor een verpleegkundige. Inmiddels hebben we het over 250 metingen per dag. Dat vergt een andere aanpak op basis van centralisatie en automatisering. We willen de onbelangrijke metingen zoveel mogelijk laten afhandelen door de geautomatiseerde protocollen zodat we juist kunnen focussen op de belangrijke metingen. Ons advies aan de ziekenhuizen is om hier al in een zeer vroeg stadium over na te denken. Een succesvolle pilot fase met tevreden patiënten kan anders toch tot uitdagingen leiden bij opschalen.
Veranderaanpak
Porter beschrijft de transformatie van de zorg naar waardegedreven zorg aan de hand van zes elementen die onderling verband houden met elkaar. Tijdens de Werksessie 2017 The Value Agenda for the Netherlands, georganiseerd door The Decision Group, werd Change Culture and leadership hieraan toegevoegd (ga naar website).
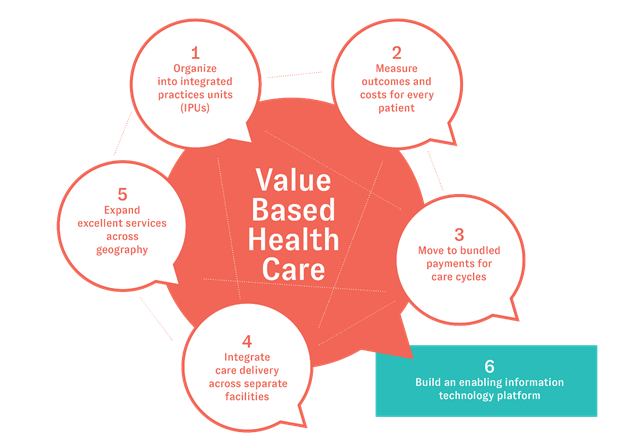
Hieronder een score hoe sterk deze elementen onderdeel waren van het initiatief (van 1-5; 1 staat voor geen focus; 5 staat voor primaire focus)
- Organiseer de zorg rondom helder gedefinieerde patiëntgroepen (bijv. via IPUs) - 4;
- Meten van de uitkomsten voor iedere patiënt - 5: 1e niveau: PROMs, Medische uitkomsten, 2e: zorgconsumptie;
- Meten van de kosten voor iedere patiënt - 4: Intern en onze polibezoeken echte kosten in kaart gebracht, extern vergoedingen;
- Ketenfinanciering via geclusterde betaling voor de hele zorgketen - 5: bundled payment;
- Ketenzorg – integreer zorginstellingen en –systemen - 2: wel een ambitie voor in de toekomst
- Geografische expansie (cq. Standaardisatie) van het voorbeeld - 4: zowel binnen Nederland als buiten Nederland. Bijvoorbeeld contract gesloten met een partij om zowel het CCN als het concept van HartWacht uit te rollen. Regio: EMEA.
- Ondersteunende technologie - 5;
- Cultuurverandering en leiderschap - 3: een van de grote uitdagingen is vertrouwen.
Publicaties/referenties
Awards
- VBHC award
- HIMMS Innovation award